Cosa sono le ghiandole surrenaliche?
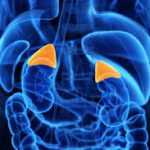
I surreni sono due ghiandole situate al di sopra dei reni, il cui peso è compreso tra 6 e 10 grammi, ciascuna composta da due porzioni, una midollare e una corticale (quest’ultima occupa quasi il 90% dell’intera ghiandola), che differiscono per istologia e funzione.
La midollare surrenale è la parte centrale della ghiandola ed è direttamente stimolata dal sistema nervoso autonomo nella produzione di due ormoni responsabili di un’ampia varietà di effetti sull’organismo, inclusa la capacità di reagire a situazioni di stress, l’adrenalina e la noradrenalina.
 Nella corticale si distinguono tre zone istologicamente diverse, il cui spessore varia a seconda dello stato di attività della ghiandola: la glomerulare all’esterno, la fascicolata intermedia e la reticolare all’interno. Secernono diversi tipi di ormoni: la zona glomerulare secerne gli ormoni mineralcorticoidi, tra cui l’aldosterone, attivi sul ricambio idrosalino; la zona fascicolata secerne i corticosteroidi (cortisolo e corticosterone) che influenzano il ricambio dei carboidrati; la zona reticolata della corticale secerne androgeni. Queste ultime due zone costituiscono un’unità funzionale, regolata dall’ACTH.
Nella corticale si distinguono tre zone istologicamente diverse, il cui spessore varia a seconda dello stato di attività della ghiandola: la glomerulare all’esterno, la fascicolata intermedia e la reticolare all’interno. Secernono diversi tipi di ormoni: la zona glomerulare secerne gli ormoni mineralcorticoidi, tra cui l’aldosterone, attivi sul ricambio idrosalino; la zona fascicolata secerne i corticosteroidi (cortisolo e corticosterone) che influenzano il ricambio dei carboidrati; la zona reticolata della corticale secerne androgeni. Queste ultime due zone costituiscono un’unità funzionale, regolata dall’ACTH.
L' asse ipotalamo-ipofisi-surrene
Mentre la secrezione dei mineralcorticoidi è sotto il controllo del sistema renina-angiotensina, la regolazione per gli altri due gruppi di ormoni è dipendente dall’ormone ipofisario ACTH, ormone adrenocorticotropo o corticotropina. Esso viene prodotto dalle cellule corticotrope che sono circa il 15% delle cellule dell’ipofisi anteriore. La secrezione di ACTH è regolata secondo un ritmo circadiano che prevede una massima produzione al mattino e una minima alla sera. I fattori più importanti che controllano la secrezione di ACTH sono il CRH (ormone liberatore della corticotropina), l'ormone antidiuretico (ADH o arginina vasopressina, AVP, secreto dalla parte posteriore dell'ipofisi), la concentrazione plasmatica di cortisolo libero, lo stress ed il ritmo sonno-veglia.
IL CRH è prodotto principalmente dai neuroni del nucleo ipotalamico paraventricolare, ma è presente anche in altre zone del cervello (sistema limbico e corteccia cerebrale), nel pancreas, nell’intestino, e nei surreni.
Tutte le condizioni di stress fisici e psichici stimolano la secrezione di ACTH, mediata dal rilascio di CRH e AVP, la cui secrezione è a sua volta influenzata da neurotrasmettitori ipotalamici (ad es. i sistemi serotoninergici e colinergici).
Il controllo inibitorio è essenzialmente costituito da feedback negativo rappresentato dal cortisolo. Inoltre l’ACTH esercita un feedback negativo sulla sua stessa produzione.
La patologia surrenalica
Le malattie associate a ipofunzione ghiandolare sono relativamente rare; più comuni, invece, sono quelle dovute ad eccesso di funzione.
La sindrome di Cushing è una condizione di iperfunzione corticosurrenalica che espone l’organismo ad un eccesso di ormoni steroidei, in particolare il cortisolo, come conseguenza di un’inappropriata secrezione ipofisaria di ACTH (malattia o morbo di Cushing) oppure di patologie surrenaliche, come ad esempio i tumori surrenalici, che producono autonomamente steroidi.
L’aldosterone può aumentare a causa della formazione di un tumore della corteccia surrenalica, in genere di natura benigna (cosiddetto adenoma di Conn) o perché entrambi i surreni aumentano di dimensioni (cosiddetta iperplasia surrenalica bilaterale): l’aumentata secrezione di aldosterone si traduce in un aumento della pressione arteriosa.
Un raro tumore interessa la porzione midollare del surrene, il feocromocitoma. Provoca un’aumentata secrezione di adrenalina, e determina un aumento dei valori di pressione arteriosa.
La riduzione della funzione dei surreni riguarda principalmente la corticale e si esprime con un’inadeguata secrezione di cortisolo, come conseguenza della distruzione di più del 90% della corticale del surrene (ipocorticosurrenalismo primario) o di un deficit della secrezione ipofisaria di ACTH (ipocorticosurrenalismo secondario) o della secrezione ipotalamica di CRH (ipocorticosurrenalismo terziario). La malattia di Addison, o insufficienza corticosurrenale primaria cronica, è il quadro clinico più noto di insufficienza surrenalica. I sintomi principali sono rappresentati da astenia, affaticabilità, dimagrimento, iperpigmentazione della cute, nausea, vomito, diminuzione della pressione arteriosa, dolori addominali. La terapia del morbo di Addison è di tipo sostitutivo, infatti si basa sulla somministrazione cronica degli ormoni carenti.
Tra i disturbi dovuti ad un’ipofunzione corticosurrenalica devono essere citate anche le sindromi adreno-genitali congenite, condizioni patologiche secondarie a difetti degli enzimi coinvolti nella biosintesi degli steroidi corticosurrenalici, trasmesse secondo un gene autosomico recessivo. Il quadro clinico è condizionato dal grado della carenza enzimatica. La forma più grave, per la mancata carenza di cortisolo e aldosterone, si manifesta di solito nella prima settimana di vita con la sindrome di perdita di sali, caratterizzata da anoressia, vomito, disidratazione, perdita di peso, ipotensione arteriosa e shock che possono portare il bambino velocemente alla morte. Nella forma più attenuata i neonati sono apparentemente normali, solo più tardivamente compaiono i segni della virilizzazione che, nelle femmine, può portare a disturbi del ciclo mestruale, irsutismo, acne.
